行動変容とCOVID-19 ~なぜ8割の接触削減なのか?一緒に考えましょう~ 新型コロナのアカデミックなアプローチ
看護学部 大野 佳子
待機中の学生の皆さんは、「自分は若いし健康だし、自分だけはCOVID-19に罹らないゾ」や「外に出るのが怖い…他人に感染されるのも怖いし、自分が感染源になるのも怖い」など、様々な思いで過ごしているのではないでしょうか。
平常心での学びといつもの生活、そして笑顔で過ごせるようにCOVID-19を正しく知って、正しく恐れて、自分の個別性に合った適切な行動をとれると良いですね。今回はCOVID-19禍の行動変容について公衆衛生学の観点からお伝えします。
- 行動変容(Behavior Change)とは:「健康の維持と増進のために行動を望ましいものに改善する」こととして広く定義づけられており、その考え方は「経験によって生じる比較的永続的な行動の変化」、すなわち学習の心理学に端を発する(津田・石橋,2019)。
1.COVID-19に対する日本と世界の健康政策
日本では2020年1月15日に神奈川県の30歳代中国人男性から新型コロナウイルス(後に、SARS-CoV-2と命名)が検出され、同28日には武漢市からのツアー客を乗せた奈良県在住のバス運転手である60歳代男性からも同ウイルスが検出されました。この日、政府は、この新型コロナウイルス感染症(後に、COVID-19と命名)を感染症法上の「指定感染症」とし、検疫法上の「検疫感染症」に指定する政令が閣議決定されました。同31日に世界保健機関(WHO: World Health Organization)がCOVID-19をエボラ出血熱に次ぐ、史上第6回目の「国際的に懸念される公衆衛生上の緊急事態(PHEIC: Public Health Emergency of International Concern)」に該当すると宣言しました。WHOの発表内容を受けて、国内外でとられている措置等は、ご存知の通りです。
日本において感染症対策を行う国の行政機関は、厚生労働省です。厚生労働省は日本全体のCOVID-19対策の方針を決定します。厚生労働省の方針を受けて、私たち1人1人に対応してくれる実働部隊は、地方自治体(47都道府県と1,724市町村,2020年4月26日現在、政府統計の総合窓口e-Stat)の公務員であり、地域の公衆衛生を支える第一線の公的機関は、保健所です。保健所では国・都道府県はじめ担当地域の病院や待機ホテルなど様々な関係機関と連携をとりながら、保健師などの職員が地域住民の相談対応や検査の実施などの健康支援を行い、懸命にCOVID-19と闘っています。
ちなみに「保健師」とは、地域で暮らす人々の健康(生活・生命・人権)をまもる看護職であり、看護師と保健師の国家資格を有します。「保健師」資格を取得すれば、第一種衛生管理者の国家資格および教職課程修得により養護教諭二種免許を取得できます。城西国際大学看護学部には看護師の必修課程はじめ、養護教諭一種・助産師の選択課程とともに保健師の選択課程があります。保健師課程では、対象のライフステージに応じて公衆衛生看護学(行政看護学・学校看護学・産業看護学の3領域)を中心に学んでいきます。ここでは公衆衛生を「みんな(公衆)の健康(生活・生命・人権)を衛る(まもる,衛生)」とします。
2.COVID-19の公衆衛生学的な正しい知識(8割自粛の意味)
1)COVID-19の疫学
疫学とは、「明確に規定された人間集団の中で出現する健康関連のいろいろな事象の頻度と分布およびそれらに影響を与える要因を明らかにして、健康関連の諸問題に対する有効な対策樹立に役立てるための科学」と定義されます(日本疫学会,2002)。つまり人間集団の健康状況を観察して病気などの原因をはっきりさせて、病気の治療や予防に役立てる学問ということですね。COVID-19については、今まさに情報集約中であり、その情報は時々刻々と変化しています。それでも変わらない正しい知識はありますので、取捨選択してみます。
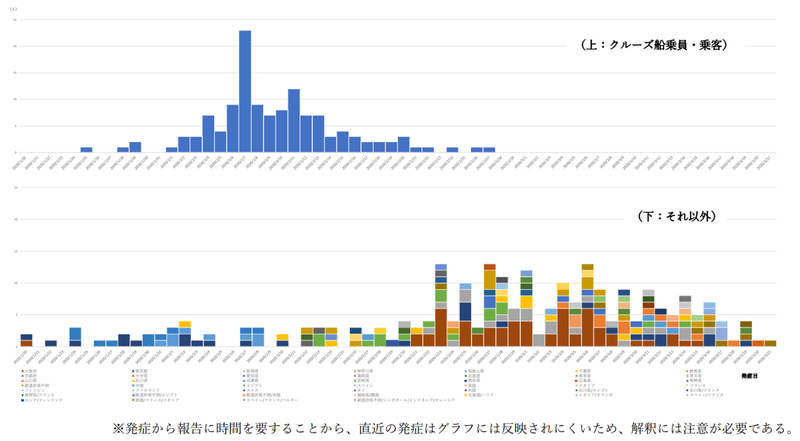
先ほどの保健所による積極的疫学調査の結果、国立感染症研究所により次の図(発症日の判明している405例の流行曲線)に整理されました。症例は2020年1月20日から3月21日にかけて発症しています。(上図)クルーズ船関連の症例は2月7日に発症者のピークがあり、(下図)中国/武漢関連症例は1月の発症が多い傾向がみられます。一方、国内感染症例は、2月中旬以降、漸増傾向にあります。
出典:感染症発生動向調査及び積極的疫学調査の情報に基づく2020年1月20日~3月21日における発症日別COVID-19症例数(n=405),国立感染症研究所(掲載日2020/4/6,https://www.niid.go.jp/niid/ja/COVID-19/9533-covid19-14-200323.html)
一方、日本国内において現在確定している新型コロナウイルス感染症(COVID-19)の状況を厚生労働省の報道発表資料からビジュアル化した製作者がいます(荻原和樹,2020.4.26)。とても分かりやすく共有可能なので、ぜひアクセスしてみてください(https://toyokeizai.net/sp/visual/tko/covid19/)。荻原氏によると、2020年5月1日時点における日本の感染者数14,120人、患者数11,424人、退院者数3,964人、PCR検査延べ人数145,243人、重傷者数328人、死亡者数432人であり、2月17日から時間を追ってグラフに増減を示しています。また、年齢別の感染者数も出ており、皆さんの年代の20歳代は30~50歳代の感染者数とほとんど差異はないことが分かります。これらのグラフから、だいたいの流れが把握できます。全国的には4月18日以降は(感染者数・死亡者数ともに)減っているように見えますね。
しかし、東京都だけに特化したら(先のグラフをもう少し下にスクロールダウンして都道府県別から東京都を選択ください)、感染者数・死亡者数ともに増加の一途をたどっています(東京都:感染者数4,152人、退院者数1,424人、PCR検査延べ人数11,691人、死亡者数120人,同5月1日時点)。また、千葉県は東京都より少ないですが、感染者・死亡者数ともに少しずつ増加しています(千葉県:感染者数810人、退院者数103人、PCR検査延べ人数6,141人、死亡者数24人,同5月1日時点)。これから未来を予測してみます。千葉は東京の隣県であり、ふだんよりは減らしているけど交通や人の往来がある(8割は減らしていない等)と想定すると、東京都の状況を後追いすることが考えられます。
皆さんはどう思いますか?
2)行動変容できた時・できなかった時との違い(公衆衛生学の観点から)
問題は、“過去を振り返って未来へどう活かすか”ですね。感染症対策は、実はシンプルです。感染の成立する3要素である①感染源 ②感染経路 ③宿主の感受性(免疫力が下がることによる)を絶つことです。①~③のどれか1つでも断つことができれば、感染症は発症しません(もちろんCOVID-19も)。③の免疫力を上げるためには規則正しい生活や栄養・運動・睡眠などは重要ですね。これに加えて、免疫の代表であるCOVID-19の抗体を獲得することが考えられます。しかしながら、現在のところWHOは、「COVID-19から回復して抗体を持つ人が、2度目の感染を防げるという証拠は現在のところ存在しない」と述べました(2020年4月24日)。つまり1度COVID-19に罹っても、再び感染するかもしれないのです。
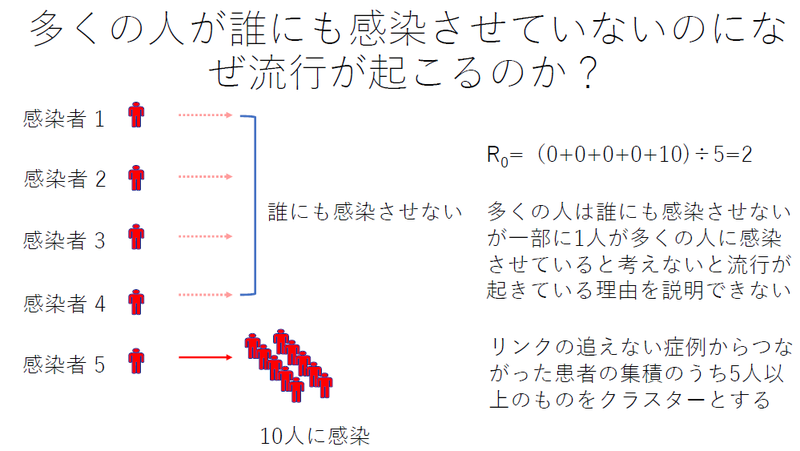
「人と人の接触を8割減らさないと、日本で約42万人が新型コロナウイルスで死亡する」。厚生労働省クラスター対策班に所属する西浦博・北海道大学教授は、4月15日の記者会見でこのように発表されました。この42万人は、シミュレーションはR0(1人が平均何人に感染させるかを示す『基本再生産数』)を2.5にして推計したCOVID-19による死亡者数です。今や「8割おじさん」として有名人であり、R0は1.7として推計すべきではないか等の様々な批判も出ていますが、西浦先生の推計の発表には大いに共感を覚えます。それは、国外では当然の行為で日本には今までなかった「国が感染症の推定死亡者数を公表」したことです。西浦先生は国民をCOVID-19から救うには国民1人1人が正しい知識をもって、1人1人が危機感を持って行動変容するしかないと腹を括った(覚悟した)、その数理疫学の専門家としての使命感が伝わるからです。そして、「人との接触を8割減らす」という分かりやすい行動変容を求めたことです。国をあげて緊急事態宣言を出し、対策(自粛要請)を講じたから、なんとか今の感染拡大の程度で収まっていると考えられます。
ところで、このR0について、その根拠をもう少し考えたいと思います。
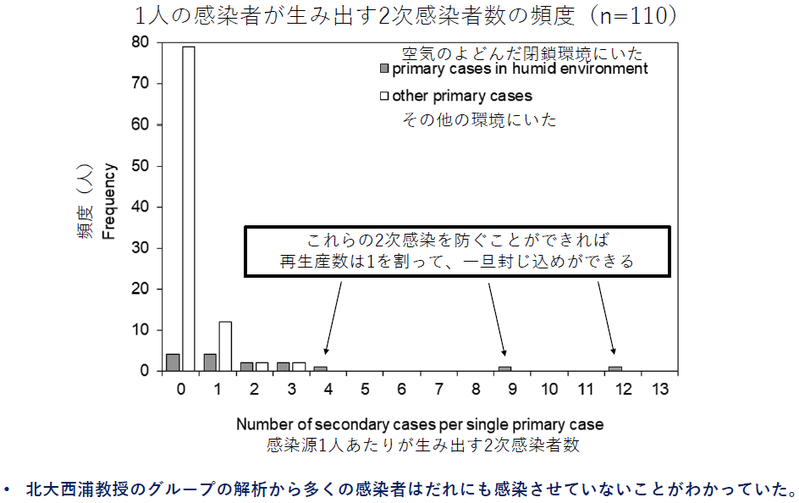
(上図2枚)これらの図では基本再生産数R0=2すなわち1人の患者は平均2人に感染させています。しかし、実態としては全患者の多くの患者は誰にも感染させないのですが、約10-20%の患者が多くの人に感染させています。しかもそれは誰なのか、ぱっと目には誰も分からないのです。これがCOVID-19の特徴といえます。
ここからクラスター(患者集団)の問題が出てきます。大規模なCOVID-19の流行は、クラスターが連鎖し、大規模な集団発生(メガクラスター)が生じる恐れがあります。ここが「正しく恐れる」ところです。つまり、COVID-19が他のSARS等の感染症と異なる特徴は、重症度とは相関せず、むしろ軽症の方が活動的でクラスター形成の可能性が高いことが挙げられます。また、実際にクラスターを形成した人の多くは咽頭痛・微熱など軽微な症状のみであり、密閉した空間においては想定されている距離(1-2m)を超えて広い範囲での感染の可能性もあります。ですから、多少広い空間でもカラオケパーティーやライブハウスなどは、感染拡大を「正しく恐れる」場所となります。
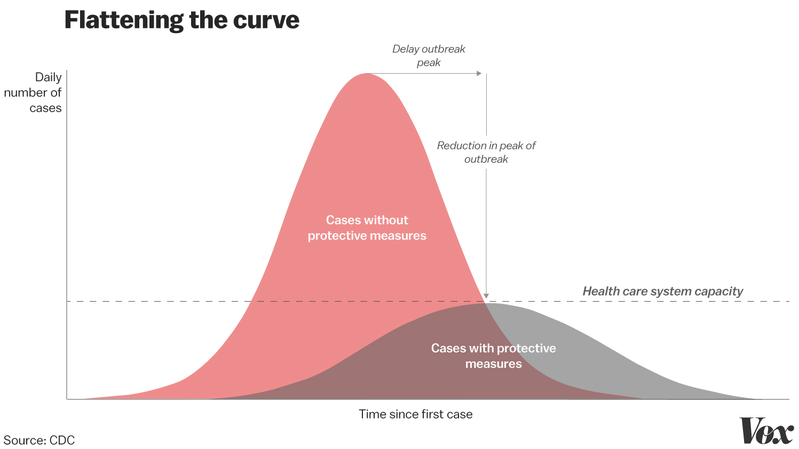
WHOによると世界では現状がR0=2.5であり、何も対策しないで放置するとそれ以上に増加します(Umair Irfan, https://www.vox.com/2020/3/15/21180342/coronavirus-covid-19-us-social-distancing)。放置しても(次の図参照)、いつかはピークを迎え、収束する時が来ます。それは医療機関の収容人数や限界を超えて、失わずに済んだはずの人々が多く死亡することを意味します(次の図の横に延びた破線は、医療機関による医療サービス量の限界線を示します)。そうすると、今まで「がん」や「心疾患」等で必要な治療を受けられた人々が受けられなくなり、さらに犠牲者は増えるでしょう。いわゆる医療崩壊が起こります。これらを防ぐために有効な方法が「学校閉鎖、人が多く集まる行事の中止・延期、在宅勤務・テレワークを行う等のSocial Distanceが最も効果的(Umair Irfan,2020)」なのです。
出典:「Flattening the curve: Daily number of cases and Time since first case」, Centers for Disease Control and Prevention (CDC)
以上から、COVID-19について、自分で気がつかないうちに他の人に感染させる特徴、個人衛生(手洗い・マスク・睡眠・栄養・睡眠など)とSocial Distanceをとる(人と人との接触を減らす)行動変容が、医療崩壊と経済破綻の防止に繋がることを理解できたと思います。
3.私たちに今できること
終わりにCOVID-19に打ち勝つにはどのように行動変容したら良いか、一緒に考えていきたいと思います。まず、個人の衛生とSocial Distanceですね。国も示しているように、クラスター発生リスクの高い「3密」を避けることが最も効果的な行動変容といえます。
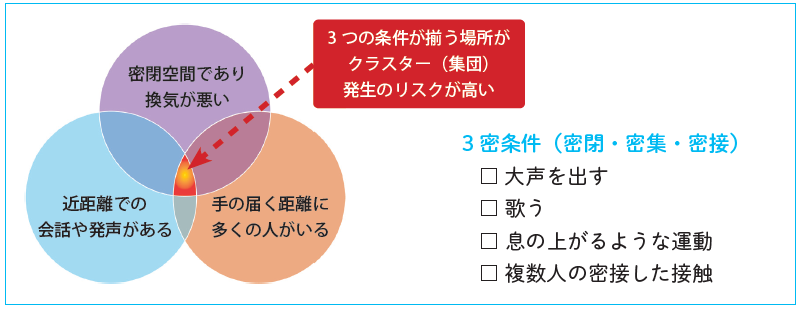
出典:吉川悦子ほか.保健師のための積極的疫学調査ガイド
たとえPCR検査を国民全員に実施できたとしても、100%信頼できる結果は得られません。それは感度と特異度の関係で他の臨床検査と同様の宿命でもあります。検査結果が陰性と出ても実は(偽陰性で)感染していることもあるし、陽性と出ても偽陽性の(本当は陰性なのに検査結果は陽性と出る)場合があるのです。
いつ受けられるか分からない検査を待つより、今できることがあります。先の西浦先生は望ましい行動変容として、「人と人との接触を減らす」行動を挙げられました。実際に、クルーズ船の乗員乗客やチャーター便の帰国者のように、感染した人と接触した場合、14 日間健康状態を確認しながら、他の人との接触を避けたことで、それ以上に感染が拡がることはありませんでした。
しかし、実際には私たちにとってSocial Distanceへの行動変容は大変難しいです。それは人と人との接触を避けるという、今まで私たち人間が最も大切にしてきた共有の価値観「人との?がり」を脅かすからです。1日も早いCOVID-19の終息のためには、「私たちの行動変容が鍵を握る」、これが国民の生命と経済をまもることに繋がります。COVID-19を蔓延させないために、医療崩壊を防ぐために、緊急事態宣言の早期解除のために、私たちができることはSocial Distanceをとり「3密」を避けることです。遠い先を恐れるより、今この時に何ができるかを考えたいですね。1人1人が、既に感染していると思って行動すれば、これから重症になる人が増える速度は、なだらかになるでしょう。
最後まで読んでいただき、ありがとうございます。
文献(URL:2020年5月1日アクセス)
- 荻原和樹.新型コロナウイルス国内感染の状況.東洋経済オンライン編集部.
URL: https://toyokeizai.net/sp/visual/tko/covid19/ - 国立感染症研究所『新型コロナウイルス感染症患者に対する積極的疫学調査実施要領』
URL:https://www.niid.go.jp/niid/ja/diseases/ka/corona-virus/2019-ncov/2484-idsc/9357-2019-ncov-02.html - 厚生労働省「ご家族に新型コロナウイルス感染が疑われる場合 家庭内でご注意いただきたいこと」
URL:https://www.mhlw.go.jp/content/10900000/000601721.pdf. - 宗像恒次・橋本佐由理ほか.ヘルスカウンセリング事典.日総研出版,1999
- 日本疫学会(田中平三・秋葉澄伯 編).はじめて学ぶやさしい疫学~疫学への招待~改訂第2版.南江堂,2002
- 日本政府各府省.e-Stat政府統計の総合窓口「市区町村数を調べる」.
URL: https://www.e-stat.go.jp/news/category/6 - 押谷仁.「COVID-19 への対策の概念」.日本公衆衛生学会,新型コロナウイルス関連情報特設サイト
URL:https://www.jsph.jp/covid/files/gainen_0402.pdf - 津田彰・石橋香津代.行動変容.日本保健医療行動科学会雑誌,34(1),49-59,2019
- Umair Irfan. The math behind why we need social distancing, starting right now.
URL: https://www.vox.com/2020/3/15/21180342/coronavirus-covid-19-us-social-distancing - World Health Organization. Naming the coronavirus disease (COVID-19) and the virus that causes it.
URL: https://www.who.int/emergencies/diseases/novel-coronavirus-2019/technical-guidance/naming-the-coronavirus-disease-(covid-2019)-and-the-virus-that-causes-it - World Health Organization. Coronavirus disease (COVID-19) outbreak.
URL: https://www.who.int/westernpacific/emergencies/covid-19 - World Health Organization. "Immunity passports" in the context of COVID-19, Scientific Brief.
URL:https://www.who.int/news-room/commentaries/detail/immunity-passports-in-the-context-of-covid-19 - 吉川悦子ほか.保健師のための積極的疫学調査ガイド[新型コロナウイルス感染症]患者クラスター(集団)の迅速な検出に向けて(新型コロナウイルス感染症患者に対する積極的疫学調査実施要領の2020年4 月20 日版に準拠).
URL: https://jeaweb.jp/covid/links/guide_0421.pdf
※脚注:文献は必ずしも権威ある情報源ではないです。一方、その情報の収集プロセス、根拠の客観性・中立性・再現性などを踏まえ自分で「正しい」と判断した情報源を用いました。これらを鵜呑みにはせず、ご自身で考えて今後も情報源の判断をしていただきたいです。
ご意見、ご感想をy-ohno@jiu.ac.jpまでお寄せください。
差し支えなければ、所属(学年)とお名前も記載頂ければ幸いです。
看護学部 地域看護・公衆衛生看護学研究室 教授:大野 佳子 (おおの よしこ)
担当科目:
- 公衆衛生看護学概論
- 健康支援と健康教育
- 地域診断と地域活動
- 公衆衛生看護活動論
- 公衆衛生看護活動論演習
- 公衆衛生看護学実習、プロジェクト教育a/b ほか
問題
Social Distanceを取るために、工夫できる具体的な方法を考えてください。また、そのアイデアを自分自身の生活のなかで実践してみてください。答えはいくつもあります。